Blog Posts

অ্যান্টিবায়োটিক রেজিস্ট্যান্স এর কারণসমূহ
বিশ্ব স্বাস্থ্য সংস্থার মতে, অ্যান্টিবায়োটিক রেজিস্ট্যান্স বলতে এমন এক অবস্থাকে বোঝায়, যখন কতিপয় ব্যাকটেরিয়া অ্যান্টিবায়োটিকের আক্রমণ থেকে বেঁচে থাকার ক্ষমতা অর্জন করে। এসব ব্যাকটেরিয়াকে বলা হয় অ্যান্টিবায়োটিক রেজিস্ট্যান্ট ব্যাকটেরিয়া। এরা অ্যান্টিবায়োটিকের উপস্থিতিতেও স্বাভাবিক গতিতে বেড়ে উঠতে ও বংশবিস্তার করতে পারে। এতে মানুষ বা পশুর শরীরের রোগ প্রতিরোধক্ষমতা হ্রাস পায়। আগে যে অ্যান্টিবায়োটিকে রোগ সেরে যেত, সেই অ্যান্টিবায়োটিকে তা সারে না।
জিনগত পরিবর্তনের ফলে কিছু জীবাণু অ্যান্টিবায়োটিকের ধ্বংস করা ক্ষমতাকে (অ্যান্টিবায়োটিক রেজিস্ট্যান্স) অভিযোজন করে নেয়। যদিও প্রাকৃতিকভাবে অ্যান্টিবায়োটিক রেজিস্ট্যান্স তৈরি হচ্ছে, কিন্তু অনিয়ন্ত্রিত অ্যান্টিবায়োটিকের ব্যবহার (মানুষ ও প্রাণীতে) রেজিস্ট্যান্স প্রক্রিয়াকে বিপজ্জনকভাবে ত্বরান্বিত করছে। ফলে বর্তমানে কিছু সংক্রমণের চিকিৎসা খুবই কঠিন হয়ে যাচ্ছে যেমন—নিউমোনিয়া, যক্ষ্মা, গনোরিয়া, টাইফয়েড ইত্যাদি। অ্যান্টিমাইক্রোবিয়াল রেজিস্ট্যান্স প্রাকৃতিক কারণ ছাড়াও আমরা অনেকগুলো কারণকে চিহ্নিত করি। যেগুলো রেজিস্ট্যান্স সংকটের জন্য দায়ী। যেমন—
১. অ্যান্টিবায়োটিকের অতিরিক্ত (মাত্রা ও সময়) ব্যবহার;
২. সাধারণ সর্দি-কাশি-জ্বর হলে প্রেসক্রিপশন ছাড়া অ্যান্টিবায়োটিকের অপ্রয়োজনীয় ব্যবহার (ভাইরাল সংক্রমণে অ্যান্টিব্যাকটেরিয়াল অ্যান্টিবায়োটিকের ব্যবহার);
৩. সঠিক পরীক্ষা-নিরীক্ষা (ডায়াগনসিস) না করে ব্যবহার;
৪. ভাইরাস সংক্রমণে সেকেন্ডারি ইনফেকশন বন্ধ করার জন্য অ্যান্টিবায়োটিকের ব্যবহার (যার কোনো প্রমাণ পাওয়া যায় না);
৫. অ্যান্টিবায়োটিকের কোর্স সম্পূর্ণ না করা। উপসর্গ কমে গেলে অ্যান্টিবায়োটিক বন্ধ করে দেয়া;
৬. রেজিস্টার্ড চিকিৎসকের ব্যবস্থাপত্র (প্রেসক্রিপশন) ছাড়া ফার্মেসি থেকে অ্যান্টিবায়োটিক বিক্রয়। আমাদের জানা দরকার, পৃথিবীর কোনো উন্নত দেশেই চিকিৎসকের ব্যবস্থাপত্র ছাড়া অ্যান্টিবায়োটিক ক্রয় করা যায় না।
৭. চিকিৎসককে চাপ প্রয়োগ করে বা অন্যভাবে অ্যান্টিবায়োটিক ব্যবস্থাপত্রে অন্তর্ভুক্ত করা;
৮. প্রাণীর ক্ষেত্রে অতিরিক্ত ও অতিমাত্রায় অ্যান্টিবায়োটিকের ব্যবহার। এমনকি মৎস্য চাষেও (বিশেষ করে হ্যাচারিতে) অ্যান্টিবায়োটিক ব্যবহার হয়। আজকে আমরা ‘ওয়ান হেলথ’ ধারণাকে সর্বত্র ব্যবহার করছি। যেখানে মানুষ, প্রাণী (মৎস্যসহ), গাছপালা ও পরিবেশকে সমন্বিত করে অনুকূল স্বাস্থ্য নিশ্চিত করার আহবান জানানো হয়েছে।
৯. সাধারণ মানুষের মধ্যে একটা ধারণা বিদ্যমান যেকোনো রোগ হলে অ্যান্টিবায়োটিক খেতে হবে। সেই ধারণা থেকে ফার্মেসি থেকে ঘন ঘন অ্যান্টিবায়োটিক কিনে খাওয়া;
১০. অনেক সময় অপ্রয়োজনীয় একাধিক অ্যান্টিবায়োটিকের ব্যবহার করা হয়। তবে কিছু কিছু রোগের চিকিৎসার নীতিমালায় একাধিক অ্যান্টিবায়োটিক ব্যবহার সর্বস্বীকৃত, যেমন—যক্ষ্মা।
১১. চিকিৎসক কর্তৃক সংক্রমণের শুরুতে সঠিক রোগ নির্ণয় ব্যতীত সর্বশেষ প্রজন্মের অ্যান্টিবায়োটিকের ব্যবহার। যদি প্রথম প্রজন্মের ওষুধ কার্যকরী হয় সেক্ষেত্রে সেটা দিয়েই চিকিৎসা শুরু করা উচিত এবং চিকিৎসা নীতিমালা যতদিন ওষুধ সেবনের পরামর্শ দেয় ততদিনই সেবন করা। কোনোভাবেই কম বা বেশিদিন ব্যবহার করা উচিত নয়।
১২. হাসপাতাল-চেম্বারে দুর্বল ও অপ্রতুল সংক্রমণ নিয়ন্ত্রণব্যবস্থা।

অ্যান্টিবায়োটিক রেজিস্ট্যান্স এবং এর বিরুদ্ধে মোকাবেলা
অ্যান্টিবায়োটিক বা অ্যান্টিমাইক্রোবায়াল ড্রাগ এমন এক ধরণের ওষুধ যা ব্যাকটেরিয়া সংক্রমিত রোগের বিরুদ্ধে লড়াই করে। এই ওষুধ মানুষ বা পশুর দেহে প্রয়োগ করলে এটি শরীরের ব্যাকটেরিয়া মেরে ফেলে বা এর বংশবিস্তার রোধের মাধ্যমে রোগ নিরাময় করে। তাই ব্যাকটেরিয়ার আক্রমণ থেকে রক্ষা পেতে অ্যান্টিবায়োটিককে চিকিৎসা বিজ্ঞানের এক আশীর্বাদ বলা যায়।
কিন্তু সেই অ্যান্টিবায়োটিক সঠিক উপায়ে প্রয়োগ না করলে হিতে বিপরীত হতে পারে।
একটা পরিসংখ্যান থেকে পাওয়া যায়, প্রতি বছর বিশ্বব্যাপী সাত লাখ মানুষের মৃত্যু হয় শুধু অ্যান্টিমাইক্রোবিয়াল রেজিস্ট্যান্সের কারণে, যেখানে বিশ্বের সব দেশই কম বা বেশি ক্ষতিগ্রস্তের শিকার। এএমআর যদি সঠিকভাবে চিহ্নিত এবং প্রতিহত না করা যায়, তবে ২০৫০ সাল নাগাদ প্রতি বছর এক কোটি মানুষ মারা যাবে শুধু কার্যকর অ্যান্টিবায়োটিকের অভাবে। বিশ্বব্যাপী এটা যেমন মৃত্যুহার আশঙ্কাজনক হারে বাড়াবে তেমনি অর্থনৈতিকভাবে বিশাল চাপের সৃষ্টি করবে। ডব্লিউএইচও ধারণা করছে, অ্যান্টিমাইক্রোবিয়াল রেজিস্ট্যান্স বৃদ্ধির ফলে ২০৫০ সালে বৈশ্বিক স্বাস্থ্যসেবা খাতে অতিরিক্ত ব্যয় বাড়বে ১ দশমিক ২ ট্রিলিয়ন আমেরিকান ডলার।
অ্যান্টিমাইক্রোবিয়াল রেজিস্ট্যান্স মোকাবেলা এবং সীমিত করার ক্ষেত্রে বিশ্ব স্বাস্থ্য সংস্থা কর্তৃক যে গ্লোবাল অ্যাকশন প্ল্যান ২০১৫ করা হয়েছে, সেটাকে যদি আমরা আমাদের দেশে সফলভাবে প্রয়োগ করতে পারি তবেই আমরা নিরাপদ অ্যান্টিবায়োটিকের ব্যবহার নিশ্চিত করতে পারব। বিশ্ব স্বাস্থ্য সংস্থা, গ্লোবাল অ্যাকশন প্ল্যান, পাঁচটি অভীষ্ট নির্ধারিত হয়েছে-
- কার্যকর যোগাযোগ, শিক্ষা ও ট্রেনিংয়ের মাধ্যমে অ্যান্টিমাইক্রোবিয়াল রেজিস্ট্যান্স-সংক্রান্ত সচেতনতা বৃদ্ধি করা এবং এর সম্বন্ধে সঠিক তথ্য জানা;
- নজরদারি ও গবেষণা শক্তিশালী করা;
- সংক্রমণের হারকে হ্রাস করা;
- অ্যান্টিবায়োটিকের ব্যবহার যুক্তিসংগত করা;
- অ্যান্টিবায়োটিক রেজিস্ট্যান্স প্রতিরোধ টেকসই বিনিয়োগ নিশ্চিত করা।
আমাদের জন্যও উপরোক্ত পরিকল্পনা সঠিক ও বাস্তবসম্মতভাবে তৈরি করা এবং কঠোরভাবে প্রয়োগ করা খুবই জরুরী। আজকে আমাদের এসডিজি অর্জনে সাফল্য দেখাচ্ছে। এ সাফল্য ধরে রাখতে হলে অর্থাৎ এসডিজির ১৭টি গোলের মধ্যে ৩ নং গোল Good Health and well-being, যা অর্জন কঠিন হয়ে যেতে পারে যদি আমরা AMR নিয়ন্ত্রণ বা সীমিত করতে না পারি।
বাংলাদেশে অ্যান্টিবায়োটিক ব্যবহারের কোনো স্ট্যান্ডার্ড নীতিমালা এখন পর্যন্ত প্রণয়ন করা হয়নি। বিশ্ব স্বাস্থ্য সংস্থা ২০১১ সালে “Hospital antibiotic policy and standard treatment guideline” প্রণয়ন করে। আমরা মনে করি, এর আলোকে বাংলাদেশের আর্থ-সামাজিক ও অন্যান্য প্রেক্ষাপট বিবেচনায় স্বাস্থ্য ও পরিবারকল্যাণ মন্ত্রণালয়ের অ্যান্টিবায়োটিক ব্যবহারের একটি বাস্তবসম্মত নীতিমালা প্রণয়ন করা অতিজরুরি।
এক্ষেত্রে আমাদের প্রধান সীমাবদ্ধতা হলো নীতিমালা প্রণয়নের পর সেটার সঠিক বাস্তবায়ন, কঠোরভাবে প্রয়োগ ও নজরদারি নিশ্চিত করা।

মানবদেহে অ্যান্টিবায়োটিকের কার্যকারিতা হ্রাস ও জনস্বাস্থ্যের দুশ্চিন্তা
বিশ্বব্যাপী স্বাস্থ্যখাতে নতুন এক অশনি সংকেত অ্যান্টিবায়োটিক রেজিস্ট্যান্স। বিশ্বে নতুন অ্যান্টিবায়োটিক তৈরি হতে যে সময় লাগে ওই সময়ের মধ্যেই কয়েকগুণ বেশি হারে বাড়ছে অ্যান্টিবায়োটিক রেজিস্ট্যান্স। যার ফলে অদূর ভবিষ্যতে সামান্য হাঁচি-কাশি-জ্বরেও মানুষের মৃত্যু-ঝুঁকি হতে পারে বলেও আশঙ্কা করা হচ্ছে।
বাংলাদেশের রোগতত্ত্ব, রোগ নিয়ন্ত্রণ ও গবেষণা প্রতিষ্ঠান আইইডিসিআরের প্রধান বৈজ্ঞানিক কর্মকর্তা ও মাইক্রোবায়োলজি বিভাগের প্রধান ডা. জাকির হোসেন হাবিব এক গবেষনায় বলেছেন অ্যান্টিবায়োটিকের অনিয়ন্ত্রিত ব্যবহারের কারণে অনেক ওষুধই ব্যাকটেরিয়ার বিরুদ্ধে অপেক্ষাকৃত কম কার্যকর হয়ে পড়ছে। অর্থাৎ বিশ থেকে ত্রিশ বছর আগেও যেই অ্যান্টিবায়োটিক ব্যাকটেরিয়াজনিত সংক্রমণের বিরুদ্ধে কার্যকর ছিল, তা এখন অনেকাংশে কার্যকারিতা হারিয়ে ফেলেছে।
এমনকি কিছুদিন আগেও যেসব অ্যান্টিবায়োটিক বিভিন্ন ব্যাকটেরিয়ার বিরুদ্ধে কার্যকর ছিল, সেগুলোও কার্যকারিতা হারাতে শুরু করেছে বলে ব্যক্ত করেছেন মি. হাবিব।
“বাংলাদেশে কয়েক বছর আগেও ইমিপেনাম, মেরোপেনাম গ্রুপের ড্রাগ বেশ কার্যকর ছিল। কিন্তু কোভিডের সময় এই গ্রুপের ড্রাগ রোগীদের অতিরিক্ত পরিমাণে দিয়ে এটির কার্যকারিতাও নষ্ট করে ফেলছেন চিকিৎসকরা।” মি. হাবিব বলেছেন, “এই গ্রুপের ড্রাগ কার্যকারিতা হারালে এরপর আমাদের হাতে আর খুব বেশি অ্যান্টিবায়োটিক থাকবে না।”
ডা. হাবিবের মতে, সবচেয়ে ভয়াবহ বিষয় হলো বাংলাদেশে হাসপাতালগুলোতে এমন জীবাণুর উপস্থিতি পাওয়া গেছে যা সব ধরণের অ্যান্টিবায়োটিক প্রতিরোধী। অর্থাৎ কোনো অ্যান্টিবায়োটিকেই ঐ জীবাণুর বিরুদ্ধে কার্যকর হবে না।
বাংলাদেশে হাসপাতালের রোগীদের দেহে অ্যান্টিবায়োটিকের কার্যকারিতা ও জীবাণুর ধরণ নিয়ে পরিচালিত হওয়া এক গবেষণার বরাত দিয়ে ডা. হাবিব বলেছেন, “প্রচলিত কোন অ্যান্টিবায়োটিক দিয়ে চিকিৎসা করা সম্ভব নয় – এমন জীবাণু পাওয়া গেছে প্রায় সাত ভাগ। জীবাণুদের আমরা মাল্টি ড্রাগ রেজিস্ট্যান্ট, এক্সটেনসিভ ড্রাগ রেজিস্ট্যান্ট আর প্যান ড্রাগ রেজিস্ট্যান্ট – এই তিন ভাগে ভাগ করেছি। যার মধ্যে প্যান ড্রাগ রেজিস্ট্যান্ট হল এমন জীবাণু যার বিরুদ্ধে কোনো অ্যান্টিবায়োটিকই কার্যকর নয়।”
মি. হাবিবের মতে সংক্রমণ রোধের প্রাথমিক ধারণা ও কাঠামোগত পরিবেশ না থাকা বাংলাদেশে অ্যান্টিমাইক্রোবিয়াল রেজিস্ট্যান্স তৈরির অন্যতম প্রধান কারণ।
তিনি বলেছেন, “বাংলাদেশের বাস্তবতায় হাসপাতালগুলো, বিশেষ করে সরকারি হাসপাতালগুলো, জীবাণুর প্রধান আবাসস্থল এবং সংক্রমণ ছড়ানোর প্রধান জায়গা। হাসপাতালগুলো সবসময় জনাকীর্ণ থাকায় সেখানে জীবাণুর সংক্রমণ দ্রুত ছড়ায়।”
এছাড়া দেশের প্রত্যেক হাসপাতালে কোন রোগীকে, কী কারণে, কোন অ্যান্টিবায়োটিক দেয়া হল – তার নির্দিষ্ট তালিকা এবং সে বিষয়ে গবেষণা না হওয়াও দীর্ঘ মেয়াদে অ্যান্টিবায়োটিক রেজিস্ট্যান্স তৈরি হওয়ার অন্যতম কারণ বলে উল্লেখ করেছেন মি. হাবিব।
গ্রাহক পর্যায়ে অ্যান্টিবায়োটিক জাতীয় ওষুধ বেচা-কেনার ক্ষেত্রে কর্তৃপক্ষের নজরদারি না থাকাও রেজিস্ট্যান্স তৈরির ক্ষেত্রে সহায়ক ভূমিকা পালন করে।
এছাড়া আরো কয়েকটি কারণে অ্যান্টিবায়োটিক রেজিস্ট্যান্স হয়ে থাকে, এর মধ্যে প্রধান কয়েকটি হলো-
- বিনা প্রেসক্রিপশনে ঘনঘন অ্যান্টিবায়োটিক সেবন করলে;
- চিকিৎসকের পরামর্শ ছাড়া ওষুধ সেবন;
- অ্যান্টিবায়োটিকের অবাধ ও অপ্রয়োজনীয় ব্যবহার;
- পুরো কোর্স শেষ না করে মাঝপথে অ্যান্টিবায়োটিক খাওয়া বন্ধ করলে অ্যান্টিবায়োটিক কাজ করে না;
- প্রয়োজনের তুলনায় স্বল্প ডোজের অ্যান্টিবায়োটিক দেয়া হলে;
- ভাইরাসজনিত কোন অসুখে, অর্থাৎ যেসব ক্ষেত্রে একটি নির্দিষ্ট সময় পরে এমনি সেরে যেত, সেখানে বিশেষ করে শিশুদের অ্যান্টিবায়োটিক দিলে;
- প্রাণিসম্পদ ও মাছ চাষে অ্যান্টিবায়োটিকের অত্যধিক ব্যবহার;
- হাসপাতাল-চেম্বারে দুর্বল ও অপ্রতুল সংক্রমণ নিয়ন্ত্রণব্যবস্থা ইত্যাদি।
আরো বিস্তারিতভাবে জানতে নিচের লিংকে ক্লিক করুন-
https://www.medrxiv.org/content/10.1101/2021.06.12.21251710v3

খামারে অ্যান্টিবায়োটিকের ব্যবহার: ওষুধ প্রতিরোধী ব্যাকটেরিয়া বাড়াচ্ছে স্বাস্থ্যঝুঁকি
বাংলাদেশে মুরগির খামারগুলোতে অ্যান্টিবায়োটিকের অত্যধিক ব্যবহারের ফলে ওষুধ প্রতিরোধী জীবাণু বা ‘সুপারবাগ’ বাড়ন্ত হয়ে উঠছে বলে উঠে এসেছে বিভিন্ন গবেষণায়। যা প্রচলিত চিকিৎসাপদ্ধতিতে নিয়ন্ত্রণ করা যায় না।
বাংলাদেশ প্রাণিসম্পদ গবেষণা ইনস্টিটিউটের (বিএলআরআই) এক গবেষণায় ঢাকার ২৯টি বাজার থেকে সংগ্রহ করা মুরগির নমুনায় বিভিন্ন মাত্রায় ১৭টি অ্যান্টিবায়োটিক প্রতিরোধী সালমোনেলা ব্যাকটেরিয়ার ৩টি ধরন পাওয়া গেছে। যেখানে প্রতিরোধের মাত্রা ৬ দশমিক ৭ শতাংশ থেকে ১০০ শতাংশ পর্যন্ত। গবেষণায় দেখা গেছে, হাঁস-মুরগি ও গবাদিপশুর অন্ত্রে বেড়ে ওঠা এই ব্যাকটেরিয়া মানব শরীরেও বাহিত হতে পারে।
পাশাপাশি রোগতত্ত্ব, রোগ নিয়ন্ত্রণ ও গবেষণা ইনস্টিটিউটের (আইইডিসিআর) এক গবেষণায় দেখা গেছে যে, প্রায় সব চিকিৎসায় গুরুত্বপূর্ণ ও বহুল ব্যবহৃত অ্যান্টিবায়োটিকগুলো তাদের ৫০ শতাংশ কার্যকারিতা হারিয়েছে। এই তালিকায় বিশ্ব স্বাস্থ্য সংস্থার তালিকাভুক্ত সবচেয়ে গুরুত্বপূর্ণ ৫টি ওষুধও আছে।
বিশ্ব স্বাস্থ্য সংস্থার মতে, সালমোনেলা বিশ্বব্যাপী মানুষের ডায়রিয়াজনিত রোগের ৪টি মূল কারণের মধ্যে একটি।
বিএলআরআই-এর গবেষণায় দেখা গেছে, বিভিন্ন ধরনের সালমোনেলা ব্যাকটেরিয়ার সবচেয়ে বেশি প্রকোপ ব্রয়লার মুরগিতে (৮ দশমিক ৬ শতাংশ)। এর পরে আছে সোনালি মুরগি (৬ দশমিক ৯ শতাংশ) ও দেশি মুরগি (৩ দশমিক ১ শতাংশ)। ২০১৯ সালের ফেব্রুয়ারি থেকে ডিসেম্বরের মধ্যে এর নমুনা সংগ্রহ করা হয়েছিল।
এর মধ্যে ২৯টি ব্যাকটেরিয়া মাল্টিড্রাগ প্রতিরোধী, ১৫টি ব্যাকটেরিয়া ৭টি অ্যান্টিবায়োটিক, ৪টি ব্যাকটেরিয়া ৮টি অ্যান্টিবায়োটিক ও ১টি ব্যাকটেরিয়া ১০টি অ্যান্টিবায়োটিক প্রতিরোধী।
এই গবেষণার জন্য মোট ১৭টি অ্যান্টিবায়োটিক পরীক্ষা করা হয়েছে। এগুলো হচ্ছে- সিপ্রোফ্লক্সাসিন, স্ট্রেপ্টোমাইসিন, টেট্রাসাইক্লিন, জেন্টামাইসিন, নালিডিক্সিক অ্যাসিড ও অ্যামপিসিলিন, মেরোপেনেম, সেফটাজিডিম, সেফট্রিয়াক্সোন এবং সেফোটাক্সিম ও অ্যাজট্রেওনাম।
বিএলআরআই-এর এই গবেষণায় গবেষকরা এই উপসংহারে আসেন যে, অ্যান্টিবায়োটিকগুলো সবচেয়ে বেশি ব্যবহার করা হয়েছে ব্রয়লার মুরগি উৎপাদনে। এর পরে সবচেয়ে বেশি ব্যবহৃত হয়েছে সোনালি মুরগি উৎপাদনে। আন্তর্জাতিক উদরাময় গবেষণা কেন্দ্র, বাংলাদেশের একটি গবেষণাও বিএলআরআই-এর এই গবেষণা ফলাফলকে বৈধতা দিয়েছে।
আরো বিস্তারিতভাবে জানতে নিচের লিংকে ক্লিক করুন-

শিশুস্বাস্থ্যে অ্যান্টিমাইক্রোবিয়াল রেজিস্ট্যান্স (এএমআর)- এর প্রভাব
বৈশ্বিক জনস্বাস্থ্যে এ মুহূর্তে সবচেয়ে বড় উদ্বেগের কারণ অ্যান্টিমাইক্রোবিয়াল রেজিস্ট্যান্স (এএমআর)।
যদি কারও শরীরে ব্যাকটেরিয়ার সংক্রমণ ঘটে এবং সেই রোগ নিরাময়ে তিনি যদি চিকিৎসকের পরামর্শমত সঠিক পরিমাণে এবং পর্যাপ্ত সময় ধরে অ্যান্টিবায়োটিক গ্রহণ না করেন তাহলে ব্যাকটেরিয়াগুলো পুরোপুরি ধ্বংস না হয়ে উল্টো আরও শক্তিশালী হয়ে উঠতে পারে। তখন এই ব্যাকটেরিয়ার বিরুদ্ধে ওই অ্যান্টিবায়োটিক পরে আর কাজ করে না। অ্যান্টিবায়োটিক প্রয়োগের পরেও ব্যাকটেরিয়ার এই টিকে থাকার ক্ষমতা অর্জনকে অ্যান্টিবায়োটিক রেজিস্ট্যান্স বলা হয়।
দেশে শিশুস্বাস্থ্যে চিকিৎসকদের জন্য বড় আশঙ্কা হয়ে দেখা দিচ্ছে রক্ত আমাশয়। রোগটির জীবাণুর (শিগেলা) বিরুদ্ধে এখন কাজ করছে না অধিকাংশ অ্যান্টিবায়োটিক। বিশেষ করে এতোদিন রোগটি নিরাময়ে প্রথম ও দ্বিতীয় জেনারেশনের যেসব অ্যান্টিবায়োটিক ব্যবহারে পরামর্শ দেয়া হতো, জীবাণুটি সেগুলোর প্রতিরোধী হয়ে উঠেছে।
রক্ত আমাশয়ের চিকিৎসায় বহুল ব্যবহৃত চারটি ওষুধের (সিপ্রোফ্লক্সাসিন, অ্যাজিথ্রোমাইসিন, মেসিলিনাম, সেফট্রিয়াক্সোন) বিরুদ্ধে এখন প্রতিরোধী শক্তি গড়ে তুলেছে শিগেলা। রক্ত আমাশয়ের জন্য প্রথম সারির অ্যান্টিবায়োটিক সিপ্রোফ্লক্সাসিনের বিরুদ্ধে ৭০ শতাংশ ক্ষেত্রেই জীবাণু তা সহ্য করতে শিখে গেছে। বিশেষ করে দেশের পাঁচ বছরের কম বয়সী শিশুদের চিকিৎসা করতে গিয়ে চিকিৎসকদের এমন পরিস্থিতির মোকাবেলা করতে হচ্ছে বলে এক গবেষণায় উঠে এসেছে।
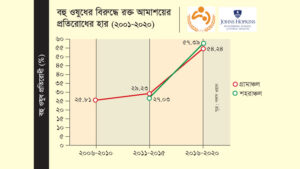
‘Antimicrobial resistance in shigellosis: A surveillance study among urban and rural children over 20 years in Bangladesh’ শীর্ষক এক গবেষণায় এ পর্যবেক্ষণ উঠে আসে। গবেষণাটি যুক্তরাষ্ট্রের পাবলিক লাইব্রেরি অব সায়েন্সের বৈজ্ঞানিক জার্নাল ‘পলস ওয়ানে’ প্রকাশিত হয়েছে। গবেষণাটি করেছেন আন্তর্জাতিক উদরাময় গবেষণা কেন্দ্র, বাংলাদেশ (আইসিডিডিআর,বি) ও যুক্তরাষ্ট্রের জনস হপকিন্স ব্লুমবার্গ স্কুল অব পাবলিক হেলথের ১৩ জন গবেষক। মূলত, রাজধানী ঢাকার মহাখালী ও চাঁদপুরের মতলবে আইসিডিডিআর,বি পরিচালিত হাসপাতালে ডায়রিয়াজনিত কারণে ভর্তি শিশুদের (পাঁচ বছরের কম বয়সী) মলের নমুনা পরীক্ষা করে গবেষণাটি করা হয়।
বিশ্ব স্বাস্থ্য সংস্থার (ডব্লিউএইচও) নির্দেশনা অনুযায়ী, শিশুদের মধ্যে রক্ত আমাশয়ের জন্য অ্যান্টিবায়োটিকের প্রথম পর্যায়ের ওষুধ হলো সিপ্রোফ্লক্সাসিন। দ্বিতীয় সারির ওষুধ হলো মেসিলিনাম ও সেফট্রিয়াক্সোন। অ্যাজিথ্রোমাইসিন শুধু প্রাপ্তবয়স্কদের জন্য দ্বিতীয় পর্যায়ের ওষুধ হিসেবে বিবেচিত হয়ে আসছে। বছরে পাঁচ বছরের কম বয়সী সাড়ে চার লাখ শিশু বিশ্বব্যাপী শুধু ডায়রিয়ার কারণে মারা যায়। বেশির ভাগই সাব-সাহারা ও দক্ষিণ এশিয়ায়। শিশুদের রক্ত আমাশয় সিপ্রোফ্লক্সাসিন ও অ্যাজিথ্রোমাইসিন প্রতিরোধী হয়ে ওঠায় তা বহু ওষুধবিরোধী বা মাল্টি ড্রাগ রেজিস্ট্যান্সের সৃষ্টি হয়েছে বলে জানিয়েছে আইসিডিডিআর,বি।
বিশেষজ্ঞরা পরীক্ষা করে দেখতে পান, ২০২০ সালের মধ্যে নগর ও গ্রামে প্রথম ও দ্বিতীয় জেনারেশনের অ্যান্টিবায়োটিকগুলো রক্ত আমাশয়ের জীবানুর বিরুদ্ধে নিম্নোক্ত শতকরা হারে প্রতিরোধী হয়ে উঠেছে।
| অ্যান্টিবায়োটিক ওষুধ | নগর | গ্রাম |
| মেসিলিনাম | ১৯% | ৩৪ % |
| অ্যাজিথ্রোমাইসিন | ৫১% | ৫৫% |
| সিপ্রোফ্লক্সাসিন | ৭২% | ৮৪% |
| সেফট্রিয়াক্সোন | ৮% | ১২% |
গবেষণা বলছে, নিম্ন ও মধ্যম আয়ের দেশগুলোতে পাঁচ বছর বয়সী শিশুদের অসুস্থতা ও মৃত্যুর হার বৃদ্ধির জন্য এ শিগেলা দায়ী। তবে সিগেলা বা রক্ত আমাশয় বেশির ভাগ ক্ষেত্রে অ্যান্টিমাইক্রোবিয়াল প্রতিরোধী হয়ে উঠেছে। এতে হাসপাতালে ভর্তি থাকার সময় দীর্ঘায়িত হচ্ছে। জীবাণু অ্যান্টিমাইক্রোবিয়ালবিরোধী নতুন স্ট্রেইন তৈরি করছে। অ্যান্টিমাইক্রোবিয়াল প্রতিরোধের তীব্রতা দ্রুত কমানো না গেলে ২০৫০ সালের মধ্যে প্রতি ৩ সেকেন্ডে একজন মানুষ মারা যাবে।
আইসিডিডিআর,বি বলছে, ডায়রিয়ার জীবাণু শিগেলায় অ্যান্টিবায়োটিক রেজিস্ট্যান্স গড়ে ওঠা খুবই উদ্বেগজনক। অ্যান্টিবায়োটিক রেজিস্ট্যান্সের ফলে প্রতি বছর লাখ লাখ মানুষের মৃত্যু হচ্ছে। অ্যান্টিবায়োটিক রেজিস্ট্যান্স বৃদ্ধি মানুষ ও গবাদিপশুর মধ্যে অ্যান্টিবায়োটিকের অপপ্রয়োগের সঙ্গে সংশ্লিষ্ট।
জনস্বাস্থ্য বিশেষজ্ঞরা বলছেন, মানবসভ্যতার অগ্রগতির সঙ্গে সঙ্গে ওষুধের বিরুদ্ধে প্রতিরোধ গড়ে উঠেছে। শুধু অ্যান্টিবায়োটিকের ক্ষেত্রে নয়, যেকোনো ওষুধের অতিমাত্রায় ও অপপ্রয়োগের ফলে মারাত্মক স্বাস্থ্যঝুঁকি তৈরি হচ্ছে।
আরো বিস্তারিতভাবে জানতে নিচের লিংকে ক্লিক করুন-
https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0277574
এন্টিমাইক্রোবিয়াল রেজিস্ট্যান্স-বাংলাদেশ কতটা ঝুঁকিতে?
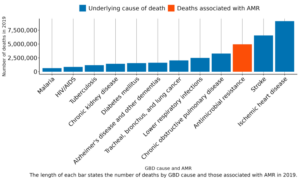
২০১৯ সালে ২০৪টি দেশের জন্য IHME (INSTITUTE FOR HEALTH METRICS AND EVALUATION) -এর গবেষনা প্রবন্ধ “Global burden of bacterial antimicrobial resistance in 2019: a systematic analysis” একটি ব্যাপক-ভিত্তিক বিশ্লেষণের মাধ্যমে প্রকাশ করেছে যে, এন্টিমাইক্রোবিয়াল রেজিস্ট্যান্স (এএমআর) বিশ্বব্যাপী মৃত্যুর একটি প্রধান কারণ হয়ে উঠেছে।
‘এন্টিমাইক্রোবিয়াল রেজিস্ট্যান্স ’ বিশ্বব্যাপী একটি বড় চ্যালেঞ্জ হিসেবে দেখা দিয়েছে। কারণ-
- ২০১৯ সালে সারা বিশ্বে ঔষধ-প্রতিরোধী সংক্রমণ সংশ্লিষ্ট কারণে ৪.৯৫ মিলিয়ন মানুষ মৃত্যু বরণ করেছিলেন। এর মধ্যে সরাসরি এএমআর-এর কারণে ১.২৭ মিলিয়ন মানুষের মৃত্যু হয়েছিল।
- সবচেয়ে বেশি ঝুঁকির মধ্যে রয়েছে শিশুরা। এএমআর-এ যাদের মৃত্যু হয়েছে তাদের প্রতি পাঁচ জনের মধ্যে একজন হচ্ছে শিশু। এদের বয়স পাঁচের নীচে।
বাংলাদেশের পরিস্থিতি কী?
- ২০১৯ সালে বাংলাদেশে সরাসরি এএমআর-এর কারণে মৃত্যু হয়েছিল ২৬,২০০ জন মানুষের এবং এএমআর-এর সাথে সম্পর্কিত নানা অসুখে মৃত্যু সংখ্যা ছিল ৯৮,৮০০টি।
- ২০৪টি দেশে এএমআর-এর সাথে যুক্ত প্রতি ১০০,০০০ জনসংখ্যার মধ্যে সর্বোচ্চ বয়স-প্রমিত মৃত্যুর হারে বাংলাদেশের অবস্থান ১৩০তম।
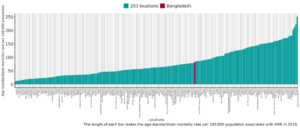
- গ্লোবাল বারডেন অব ডিজিজেস-এর হিসাব অনুযায়ী দক্ষিণ এশিয়ার পাঁচটি দেশের মধ্যে বয়স-ভিত্তিক মৃত্যুর হারে বাংলাদেশ সর্বনিম্ন স্থানে রয়েছে।
- বাংলাদেশে অন্যান্য রোগ যেমন- দীর্ঘস্থায়ী শ্বাসকষ্টের রোগ, শ্বাসকষ্টের সংক্রমণ এবং যক্ষ্মা, মাতৃ-নবজাতক সমস্যা, ডায়াবেটিস, কিডনি রোগ এবং পরিপাক তন্ত্রের রোগে মৃত্যুর সংখ্যার চেয়ে এএমআর-এ মৃত্যুর সংখ্যা বেশি।
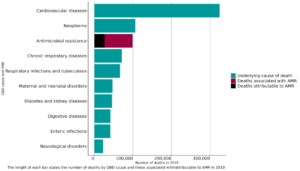
- এএমআর-এ সরাসরি মৃত্যুর ক্ষেত্রে এদেশে মোট পাঁচটি জীবানুর উপস্থিতি রয়েছে: স্টেফাইলোকক্কাস অরিয়াস (১৫,৫০০), ই.কোলাই (১৫,১০০), ক্লেবসিয়েলা নিউমোনি (১৩,৯০০), সিউডোমোনাস এরুজিনোসা (৯,৩০০), এবং সালমোনেলা টাইফি (৮,১০০)।
- এএমআর-এ মৃত্যুর প্রধান কারণ হিসেবে চিহ্নিত করা হয়েছে নিউমোনিয়ার মতো শ্বাসতন্ত্রের নিম্নভাগের সংক্রমণ এবং রক্তের সংক্রমণকে। রক্তের সংক্রমণ থেকে সেপটিসিমিয়া হতে পারে।
এমএমআর কান্ট্রি সেলফ-এসেসমেন্ট সার্ভে (ট্র্যাকস) অনুযায়ী বাংলাদেশে এএমআর কার্যক্রমের জাতীয় কর্ম পরিকল্পনা রয়েছে এবং এজন্য বাজেট সংস্থান রয়েছে। এই পরিকল্পনাটির বাস্তবায়ন তদারকি এবং মূল্যায়নের জন্য স্থায়ী ব্যবস্থা থাকতে হবে। বাস্তবায়ন অগ্রগতি নিশ্চিত করার জন্য এই তথ্য-উপাত্ত ব্যবহার করতে হবে।
আরো বিস্তারিতভাবে জানতে নিচের লিংকে ক্লিক করুনঃ
https://www.healthdata.org/research-analysis/health-risks-issues/antimicrobial-resistance-amr


